Рак молочной железы
Запишитесь на консультацию, и мы свяжемся с вами для уточнения деталей
Стоимость услуг
Прием врача-специалиста
Прием (осмотр, консультация) врача онколога-радиолога (первичный, повторный)
CS_RT
309у. е.
27 926₽
Ежедневное сопровождение/консультирование пациента лечащим врачом в рамках онкологического стационара
CS139
309у. е.
27 926₽
Прием (осмотр, консультация) врача-онколога (первичный, повторный)
CS31
309у. е.
27 926₽
Консультация перед проведением лекарственного лечения злокачественных опухолей и врачебное сопровождение лекарственного лечения
CS58
253у. е.
22 865₽
Прием (осмотр, консультация) врача онколога и врача паллиативной помощи (первичный, повторный)
CS59
405у. е.
36 603₽
Прием (осмотр, консультация) врача-гематолога перед проведением химиотерапии
CS98
253у. е.
22 865₽
Телеконсультации
Дистанционная интерпретация результатов ПЭТ-КТ из другого ЛПУ
RCS_PET
220у. е.
19 883₽
Дистанционная консультация врача онколога-радиолога (первичная, повторная)
RCS1_RT
309у. е.
27 926₽
Дистанционная консультация врача-онколога (первичная, повторная)
RCS31
309у. е.
27 926₽
Дистанционная консультация иностранного специалиста по онкологии (первичная/повторная)
RCS35
506у. е.
45 731₽
Дистанционная консультация врача-онколога и врача паллиативной помощи (первичная, повторная)
RCS59
405у. е.
36 603₽
Выезд врача, оказание помощи, лечение и обследование пациентов на дому
Осмотр врачом-онкологом с выездом на дом в пределах МКАД
DHC24
405у. е.
36 603₽
Осмотр врачом-онкологом с выездом на дом за пределы МКАД до 10 км
DHC25
481у. е.
43 471₽
Осмотр врачом-онкологом с выездом на дом за пределы МКАД до 30 км
DHC26
531у. е.
47 990₽
Осмотр врачом-онкологом с выездом на дом за пределы МКАД до 50 км
DHC27
607у. е.
54 859₽
Осмотр врачом паллиативной медицинской помощи и медсестры с выездом на дом в пределах МКАД
DHC28
506у. е.
45 731₽
Осмотр врачом-онкологом и медсестрой с выездом на дом в пределах МКАД
DHC28.1
506у. е.
45 731₽
Осмотр врачом паллиативной помощи и медсестрой с выездом на дом за пределы МКАД до 10 км
DHC29
582у. е.
52 599₽
Осмотр врачом-онкологом и медсестрой с выездом на дом за пределы МКАД до 10 км
DHC29.1
582у. е.
52 599₽
Осмотр врачом паллиативной помощи и медсестрой с выездом на дом за пределы МКАД до 30 км
DHC30
633у. е.
57 209₽
Осмотр врачом паллиативной помощи и медсестрой с выездом на дом за пределы МКАД до 50 км
DHC31
734у. е.
66 337₽
Сцинтиграфия
Сцинтиграфия слезных каналов
SC1
165у. е.
14 912₽
Статическая сцинтиграфия почек ДМСА
SC10
125у. е.
11 297₽
Лимфосцинтиграфия
SC11
506у. е.
45 731₽
Сцинтиграфия слюнных желез с пертехнетатом
SC2
165у. е.
14 912₽
Сцинтиграфия щитовидной железы с пертехнетатом
SC3
124у. е.
11 207₽
Определение захватной функции ЩЖ с пертехнетатом
SC3-1
165у. е.
14 912₽
Сцинтиграфия костей скелета, всё тело (включая ОФЭКТ/КТ при необходимости)
SC4
149у. е.
13 466₽
Сканирование костей, трёхфазное (включая ОФЭКТ/КТ)
SC4-1
246у. е.
22 233₽
Сцинтиграфия паращитовидных желез двухфазная и ОФЭКТ/КТ
SC6-1
329у. е.
29 734₽
Сцинтиграфия почек с МАГ3
SC9
161у. е.
14 551₽
Количественная оценка гломерулярной фильтрации почек с ДТПА
SC9-1
246у. е.
22 233₽
Каптоприловая проба
SC9-2
246у. е.
22 233₽
ПЭТ диагностика
18ФДГ-ПЭТ-КТ всего тела
PET2
1 278у. е.
115 502₽
18ФДГ-ПЭТ-КТ мозга
PET3
1 278у. е.
115 502₽
Предоперационная радионуклидная разметка
PET4
253у. е.
22 865₽
18F-DOPA ПЭТ-КТ всего тела
PET6
1 557у. е.
140 717₽
18F-DOPA ПЭТ-КТ головного мозга
PET7
1 361у. е.
123 003₽
ПЭТ/КТ всего тела с 18Ф-ПСМА
PET8
1 537у. е.
138 909₽
ПЭТ/КТ головного мозга с 18F-FET
PET9
1 344у. е.
121 467₽
КТ симуляция
КТ симуляция для лечения опухолей головы и шеи
RTCT1
1 329у. е.
120 111₽
КТ-симуляция буста
RTCT10
1 329у. е.
120 111₽
ПЭТ-КТ симуляция любой части тела
RTCT11
4 150у. е.
375 065₽
КТ симуляция для проведения стереотаксической радиохирургии с технологией ГиперАрка
RTCT14
4 491у. е.
405 883₽
КТ-симуляция для электронной лучевой терапии
RTCT15
3 559у. е.
321 652₽
Бимолекулярная ФДГ визуализация для планирования прогноза ответа опухоли на лучевую терапию/радиохирургию
RTCT16
1 329у. е.
120 111₽
Дозиметрическое планирование при помощи молекулярной визуализации до начала/в процессе и после специализированного лечения
RTCT17
2 129у. е.
192 413₽
Таргетная молекулярная ПСМА визуализация до/после курса лучевой терапии/радиохирургии
RTCT18
1 541у. е.
139 271₽
Таргетная молекулярная визуализация (с любым биомаркером) для планирования радиохирургической изодозы
RTCT19
1 423у. е.
128 606₽
КТ симуляция для лечения рака легких
RTCT2
1 329у. е.
120 111₽
Адаптация плана лучевой терапии с совмещением молекулярного изображения опухоли
RTCT20
1 481у. е.
133 848₽
Неопластические образования головного мозга: претерапевтическая молекулярная визуализация с совмещением МРТ изображений и биологической адаптацией распределения дозы лучевой терапии
RTCT21
1 506у. е.
136 108₽
КТ-симуляция для других частей тела
RTCT3
1 329у. е.
120 111₽
КТ симуляция с синхронизацией дыхания при лечении рака легких
RTCT6
2 966у. е.
268 058₽
КТ симуляция с синхронизацией дыхания при лечении рака печени
RTCT7
2 966у. е.
268 058₽
КТ симуляция с синхронизацией дыхания для других частей тела
RTCT8
2 727у. е.
246 458₽
КТ симуляция для стереотаксической лучевой терапии
RTCT9
3 559у. е.
321 652₽
Лучевая терапия с использованием рэпидарк (быстрая дуга)
РэпидАрк (быстрая дуга) визуализационно-направленное, модулированное по интенcивности облучение при радиохирургии
RTRA1
2 966у. е.
268 058₽
РэпидАрк (быстрая дуга) визуализационно-направленное, модулированное по интенсивности облучение всего костного мозга
RTRA2
3 559у. е.
321 652₽
РэпидАрк (быстрая дуга) визуализационно-направленное, модулированное по интенсивности буст облучение
RTRA3
2 207у. е.
199 462₽
РэпидАрк (быстрая дуга) визуализационно-направленное, модулированное по интенсивности облучение опухолей иного расположения
RTRA4
1 253у. е.
113 242₽
РэпидАрк (быстрая дуга) визуализационно-направленное, модулированное по интенсивности облучение опухолей иного расположения с седацией
RTRA5
1 518у. е.
137 192₽
РэпидАрк (быстрая дуга) визуализационно направленное, модулированное по интенcивности облучение (радиохирургия) опухоли
RTRA6
6 197у. е.
560 066₽
Электронная лучевая терапия для кожи
RTRA8
2 207у. е.
199 462₽
Стереотаксическая радиохирургия
RTRA9
7 384у. е.
667 344₽
Лучевая терапия с использованием технологии гиперарк
Стереотаксическая радиохирургия с технологией ГиперАрка (исследование от 1 до 3 очагов)
SRS1
12 511у. е.
1 130 707₽
Стереотаксическая радиохирургия с технологией ГиперАрка (исследование от 4 до 6 очагов)
SRS2
18 779у. е.
1 697 190₽
Стереотаксическая радиохирургия с технологией ГиперАрка (исследование более 6 очагов)
SRS3
21 226у. е.
1 918 342₽
Облучение крови
Облучение компонентов крови (1 единица)
RT-TRANSF2
1 372у. е.
123 997₽
Контроль укладки пациента на ускорителе
Рентгеновский 2-D контроль (1 снимок)
RT-FIX1
59у. е.
5 332₽
Рентгеновский 3-D контроль (1 снимок)
RT-FIX2
59у. е.
5 332₽
Дозиметрическая проверка плана облучения
In-vivo дозиметрия
RT-DOS1
197у. е.
17 804₽
Абсолютная дозиметрия на тканеэквивалентном фантоме
RT-DOS2
59у. е.
5 332₽
Плёночная дозиметрия
RT-DOS3
238у. е.
21 510₽
Матричная дозиметрия
RT-DOS4
158у. е.
14 280₽
Использование индивидуальных фиксирующих приспособлений
Использование расходных материалов (маска, матрац, иные фиксирующие приспособления) не входящих в стоимость терапии
MAT_RT
0у. е.
0₽
Планирование лучевой терапии
Планирование: Модулированная по интенсивности лучевая терапия (перед началом каждого курса)
RT-PLAN3
791у. е.
71 488₽
Планирование: Модулированная по объёму дуговая терапия (перед началом каждого курса)
RT-PLAN4
791у. е.
71 488₽
Планирование: Краниоспинальное облучение (перед началом каждого курса)
RT-PLAN5
829у. е.
74 923₽
Планирование: Стереотаксическая лучевая терапия (перед началом каждого курса)
RT-PLAN7
1 187у. е.
107 277₽
Планирование стереотаксической радиохирургии с технологией ГиперАрка
RT-PLAN8
4 997у. е.
451 614₽
Планирование для электронной лучевой терапии
RT-PLAN9
1 187у. е.
107 277₽
Интраоперационная лучевая терапия
Интраоперационная лучевая терапия
IORTD
18 573у. е.
1 678 572₽
Рентгенотерапия ЛТ
Близкофокусная рентгенотерапия
SRT1
1 253у. е.
113 242₽
Лечение с использованием медикаментов и расходных материалов
Лечение с использованием медикаментов
DPF1
0у. е.
0₽
Лечение с использованием Опдиво 100 мг
DPF6
1 806у. е.
163 221₽
Лечение с использованием Опдиво 40 мг
DPF7
787у. е.
71 127₽
Лечение с использованием Китруда 100 мг
DPF8
3 101у. е.
280 259₽
Онкологические процедуры
Дополнительная услуга для направления на биохимический скрининг перед химиотерапией
ONCO_LAB
0у. е.
0₽
Короткая медицинская манипуляция в отделении онкологии
ONCO1
959у. е.
86 672₽
Комплексное лекарственное лечение в отделении онкологии (одна процедура)
ONCO2
2 230у. е.
201 541₽
Персонифицированная иммунотерапия
ONCO3
2 511у. е.
226 937₽
Поддерживающее лечение (одна процедура)
ONCO4
678у. е.
61 276₽
Наблюдение и уход в дневном стационаре отделения онкологии
ONCO5
297у. е.
26 842₽
Персонифицированное многокомпонентное лекарственное лечение злокачественных новообразований
ONCO6
3 644у. е.
329 334₽
Радиомодифицирующее лечение в отделении онкологии (одна процедура)
ONCO7
1 623у. е.
146 682₽
Переливание компонентов крови в отделении онкологии
ONCO8
1 174у. е.
106 103₽
Модификация противоопухолевого лечения (одна процедура)
ONCO9
373у. е.
33 711₽
* Цены в Прайс-листе указываются в условных единицах (если Сторонами не определено иное, 1
условная единица равна 1 евро), все расчеты по Договору осуществляются в рублевом эквиваленте. Оплата
по Договору осуществляется Заказчиком по курсу ЦБ РФ, действующему на день оплаты, если курс ЦБ
РФ не превышает внутренний курс Клиники на день оплаты, указанный путем размещения в сети
«Интернет», на официальном сайте медицинских центров Клиники, и на информационных стендах в медицинских
центрах. Если курс ЦБ РФ превышает внутренний курс Клиники на день оплаты, оплата осуществляется по внутреннему
курсу Клиники.
Записаться на консультацию
Укажите свои контакты и мы свяжемся с вами, чтобы уточнить детали
Вопросы и ответы
В январе 2019 года впервые диагностирована опухоль предстательной железы
ЗДРАВСТВУЙТЕ!
Подскажите, пожалуйста, необходима высококвалифицированной медицинская помощь уролога-онколога.
В январе 2019 года впервые диагностирована опухоль предстательной железы. В поликлинике Смоленского областного онкодиспансера 29.01.2019 года установлен диагноз: Рак простаты ТЗNOMO ST3.Кл.гр.2.
Сданы анализы, сделана остеосцинтиграфия (очагов гиперфиксации РФП не выявлено), снимки легких (метастазов не выявлено). На 4 марта назначено МРТ.
Проводится ли у Вас лучевая терапия на системе Кибер-нож, TrueBeam и Triolodgi? Как попасть для определения возможности лечения одним из самых прогрессивных методов лечения этого недуга.
...ещё
Лучевая терапия при раке молочной железы
Эффективна ли лучевая терапия при раке молочной железы?
Лучевая терапия - больно ли это?
Лучевая терапия молочной железы – больно ли это? Каковы побочные эффекты?
Лучевая терапия рака простаты
Чего можно ожидать во время лучевой терапии рака простаты?
Перерыв после химиотерапии
Для чего необходимо соблюдать перерыв после последнего курса химиотерапии?
Подпишитесь на рассылку
Узнайте раньше других о специальных
предложениях и новинках ЕМС
предложениях и новинках ЕМС

 Рак молочной железы – наиболее распространенное онкологическое заболевание у женщин в большинстве развитых стран мира.
Рак молочной железы – наиболее распространенное онкологическое заболевание у женщин в большинстве развитых стран мира.
 Диагностика рака молочной железы включает:
Диагностика рака молочной железы включает:
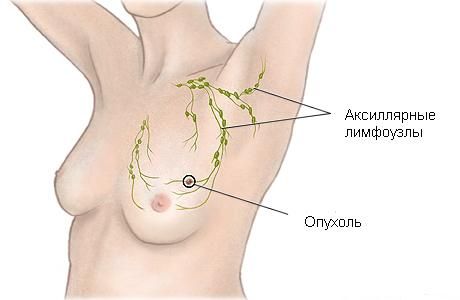 Одним из основных мест метастазирования рака груди являются аксиллярные лимфоузлы, расположенные в подмышечной области. Вовлеченность лимфоузлов является одним из важнейших факторов для определения долгосрочного прогноза при раке молочной железы и выбора тактики лечения.
Одним из основных мест метастазирования рака груди являются аксиллярные лимфоузлы, расположенные в подмышечной области. Вовлеченность лимфоузлов является одним из важнейших факторов для определения долгосрочного прогноза при раке молочной железы и выбора тактики лечения.
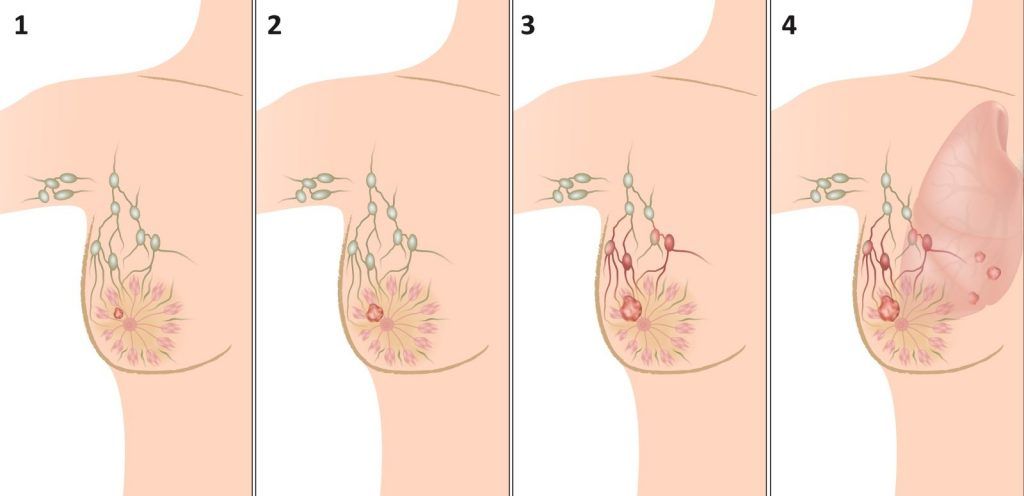 Рак груди 1 и 2 стадии называют раком ранней стадии, или локализованным раком.
Рак груди 1 и 2 стадии называют раком ранней стадии, или локализованным раком.
 Лучевая терапия в EMC
Лучевая терапия в EMC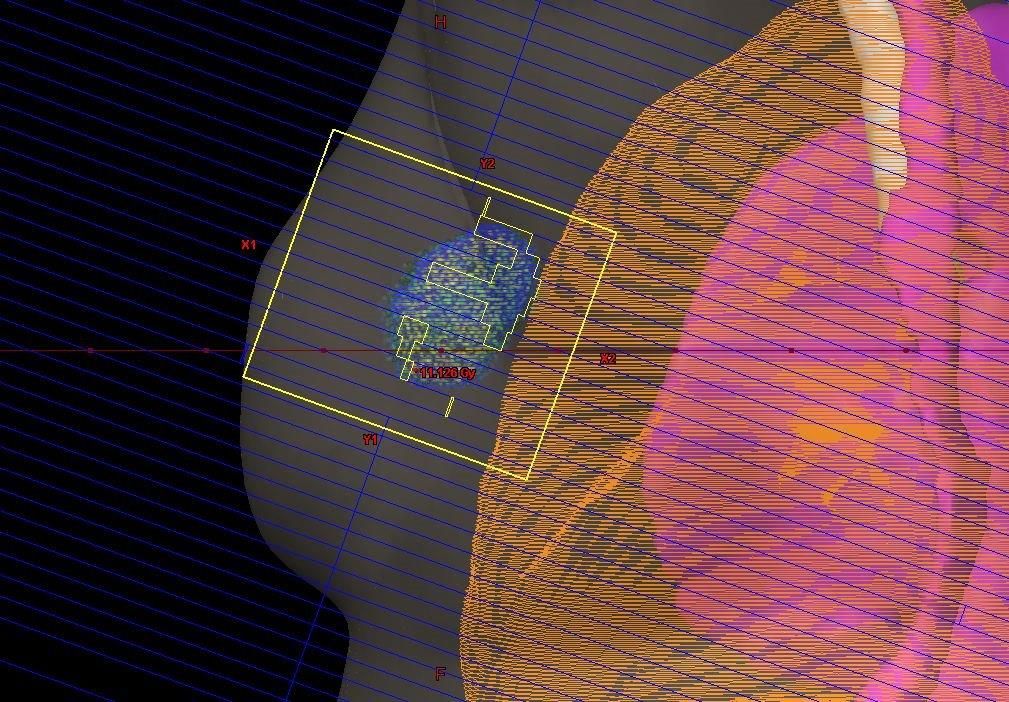 При раке 3-й стадии обычно проводится комбинированное лечение, состоящее из химиотерапии, хирургии и лучевой терапии. Также может применяться гормональная терапия и таргетная терапия трастузумабом (герцептином). В большинстве случаев системное лекарственное лечение проводится до операции, это называется неоадъювантной терапией. При местно-распространенном раке чаще выполняется мастэктомия, нежели органосохраняющее лечение, и практически все пациенты получают лучевую терапию после операции.
При раке 3-й стадии обычно проводится комбинированное лечение, состоящее из химиотерапии, хирургии и лучевой терапии. Также может применяться гормональная терапия и таргетная терапия трастузумабом (герцептином). В большинстве случаев системное лекарственное лечение проводится до операции, это называется неоадъювантной терапией. При местно-распространенном раке чаще выполняется мастэктомия, нежели органосохраняющее лечение, и практически все пациенты получают лучевую терапию после операции.

















.webp)